Ο καρκίνος του όρχεως είναι ο συχνότερος καρκίνος των αντρών ηλικίας από 15 έως 35 ετών. Η πρόληψη του καρκίνου του όρχεως δεν είναι δυνατή. Με την εφαρμογή των σύγχρονων μεθόδων αντιμετώπισης ο καρκίνος των όρχεων μπορεί να θεραπευθεί 100% στα πρώτα στάδια.
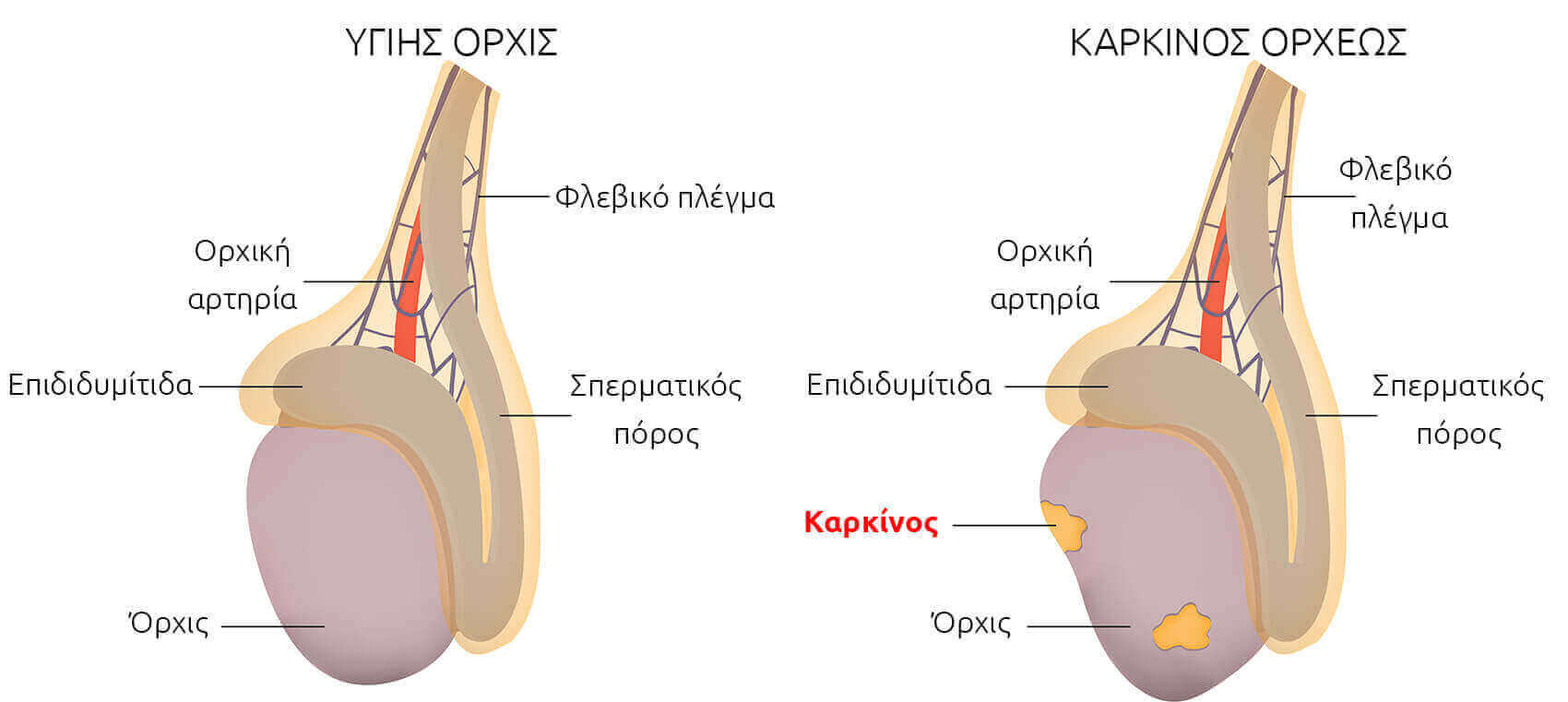
Ο καρκίνος του όρχεως εμφανίζει με σκληρία στην περιοχή. Άλλα συμπτώματα είναι το αίσθημα βάρους ή ο ήπιος πόνος στον όρχι, καθώς και η αύξηση του μεγέθους του όρχεως.
Υπάρχουν δύο τύποι κυττάρων που προκαλούν τον καρκίνο:
1. Τα σεμινώματα (ο πιο συνήθης τύπος)
2. Οι μη σεμινωματώδεις όγκοι
- Καρκίνοι από γεννητικά κύτταρα
- Καρκίνοι στρώματος-γεννητικής ταινίας
- Παράγοντες κινδύνου για τον καρκίνο των όρχεων
- Κλινικές εκδηλώσεις
- Σε περίπτωση που ψηλαφίσω κάποια σκληρία η διόγκωση είναι καρκίνος;
- Διάγνωση
- Η αυτοεξέταση πόσο συχνά πρέπει να πραγματοποιείται;
- Θεραπεία
- Παρακολούθηση μετά τη θεραπεία
Οι καρκίνοι από γεννητικά κύτταρα είναι οι πιο συχνοί και σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας (WHO) ταξινομούνται ως εξής:
1. Καρκίνος in situ (ενδοσωληναριακή νεοπλασία).
2. Σεμίνωμα. Είναι ο συχνότερος τύπος καρκίνου από γεννητικά κύτταρα 35% και καταλαμβάνει συχνά ολόκληρο τον όρχι. Συνήθως εμφανίζεται μεταξύ των ηλικιών 30 εως 40 ετών. Εξελίσσεται βραδέως και προκαλεί μεταστάσεις πιο αργά και λιγότερο συχνά, σε συγκριση με τους υπόλοιπους υποτύπους.
3. Εμβρυικό καρκίνωμα. Συχνότερα στις ηλικίες των 20 εως 30 ετών και εμφανίζεται στο 20% των περιπτώσεων. Θεωρείται καρκίνος υψηλής κακοήθειας, ο δεύτερος κατά σειρά, μετά το χοριοκαρκίνωμα.
4. Χοριοκαρκίνωμα. Είναι σπάνιος καρκίνος, στο 1% των περιπτώσεων, αλλά ο πιο επιθετικός. Δίνει πολύ γρήγορα λεμφαδενικές και πνευμονικές μεταστάσεις και έχει τον μικρότερο χρόνο επιβίωσης.
5. Όγκος του λεκιθικού ασκού. Στην παιδική ηλικία είναι ο πιο συχνός καρκίνος αλλά εξαιρετικά σπάνιος στους ενήλικες. Εμφανίζεται, συνήθως, ως στοιχείο μικτού όγκου.
6. Τεράτωμα. Και αυτός ο τύπος εμφανίζεται στην παιδική ηλικία και στους ενήλικες σχεδόν αποκλειστικά ως στοιχείο μικτού όγκου. Στην παιδική ηλικία, συνήθως, είναι καλοήθεις όγκοι. Στους ενήλικες θεωρούνται κακοήθη και μπορεί να δώσουν μεταστάσεις.
7. Μικτοί όγκοι γεννητικών κυττάρων. Αποτελούν περίπου το 40% των καρκίνων του όρχεως από γεννητικά κύτταρα. Εμφανίζονται ως συνδιασμός των παραπάνω τύπων, με πιο συχνό το τερατοκαρκίνωμα ( συνδυασμός εμβρυικού καρκινώματος και τερατώματος).
1. Όγκοι κυττάρων Leydig. Περίπου το 1-3% των ορχικών καρκίνων. Μπορεί να εμφανιστούν και κάτω από την ηλικία των 10 ετών. Χαρακτηριστικό σύμπτωμα αποτελεί η πρώιμη ήβη. Δηλαδή ψηλό αναστημα, ανδρική φωνή, μεγάλο πέος, τριχοφυία εφηβαίου λόγω παραγωγής της ανδρικής ορμόνης, της τεστοστερόνης. Στο 10% των περιπτώσεων εμφανίζεται γυναικομαστία λόγω παραγωγής οιστρογόνων, των γυναικείων ορμονών. Στην παιδική ηλικία θεωρούνται καλοήθη ενω στους ενήλικες σε ποσοστό 15%.
2. Όγκος κυττάρων Sertoli. Πολύ σπάνιοι, το 1% των ορχικών καρκίνων. Εμφανίζεται και στη παιδική ηλικία, συνήθως με καλοήθη πορεία.
3. Μικτοί όγκοι (γεννητικά και στρωματικά κύτταρα): Γοναδοβλάστωμα. Συνήθως στην ηλικία κάτω των 30 ετών. Είναι στο 80% φαινοτυπικά θήλεα άτομα. Δεν είναι κακοήθης όγκος αλλά μπορεί κάποια στιγμή να υποστεί εξαλλαγή σε σεμίνωμα.
Ακριβή αίτια για τον καρκίνο των όρχεων δεν υπάρχουν. Παρ’ όλα αυτά παρατηρούνται κάποιοι προδιαθεσικοί παράγοντες που παίζουν σημαντικό ρόλο στην εμφάνιση της νόσου.
- Οικογενειακό ιστορικό (άτομα με οικογενειακό ιστορικό πρέπει να υποβάλλονται σε ετήσιους έλεγχους και αυτοεξέταση)
- Κρυψορχία (κατά τη γέννηση κάποια μωρά γεννιούνται με έναν ή και τους δύο όρχεις κρυμμενους). Στην κρυψορχία οι όρχεις παραμένουν έξω από το όσχεο. Αυτό σημαίνει ότι, κατά τη διάρκεια της ανάπτυξης του παιδιού οι όρχεις δεν μετακινούνται από το κάτω μέρος της κοιλιάς στο όσχεο. Αυτό διορθώνεται μόνο χειρουργικά με καθήλωση των όρχεων στο όσχεο. Επίσης υπάρχουν ενδείξεις πως ο κίνδυνος καρκίνου των όρχεων είναι υψηλότερο στους άνδρες στους οποίους οι όρχεις δεν κατεβαίνουν κανονικά.
- Ηλικία: Το 80% των περιστατικών έχει ηλικία από 20 έως 35 ετών
- Τραυματισμός στους όρχεις
- Επαγγελματικοί κίνδυνοι (ακτινοβολία, αυξημένη θερμοκρασία στο όσχεο)
- Καρκίνος του άλλου όρχεως
- Μικρολιθίαση των όρχεων (Πολλοί θεωρούν την μικρολιθίαση των όρχεων προκαρκινωματώδη κατάσταση και για τον λόγο αυτό συστήνεται εντατική παρακολούθηση με ετήσιο υπερηχογράφημα όρχεων)
Λοίμωξη από τον ιό του AIDS - Γενετικοί Παράγοντες
- Περιβαλλοντικοί παράγοντες
- Μετάλλαξη στο χρομόσωμα Χq27
Οι περισσότεροι όγκοι στους όρχεις γίνονται πρώτα αντιληπτοί από τους ίδιους τους ασθενείς, είτε τυχαία είτε στη διάρκεια μιας αυτοεξέτασης όρχεως.
- Οξύς πόνος (στο 10% των ασθενών)
- Η παρουσία ανώδυνου ψηλαφητού μορφώματος(είναι το πιο σύνηθες)
- Βήχας και δύσπνοια μόνο στην περίπτωση πνευμονικής μετάστασης
Σε περίπτωση που ψηλαφίσω κάποια σκληρία ή διόγκωση δε σημαίνει απαραίτητα πως είναι καρκίνος.Υπάρχουν και παθήσεις καλοήθεις όπως για παράδειγμα άπλες κύστεις, συλλογή υγρού στο όσχεο και φλεγμονές.
Θα πρέπει όμως οπωσδήποτε να γίνει εκτίμηση από ειδικό.
Η αυτοεξέταση των όρχεων θα πρέπει να πραγματοποιείται μία φορά το μήνα και κατά προτίμηση ύστερα από ένα ζεστό μπάνιο ή ντους.Η θερμότητα από το ζεστό μπάνιο χαλαρώνει το δέρμα του οσχέου και έτσι είναι πιο εύκολο να εντοπίσετε αν υπάρχει κάποιο εύρημα. Η διαδικασία είναι απλή και παίρνει μόνο λίγο χρόνο.
Η λύση για τον καρκίνο του όρχεως σχεδόν σε όλες τις περιπτώσεις είναι η ριζική ορχεκτομή. Η επέμβαση αυτή αποτελεί την ολοκληρωμένη θεραπευτική επιλογή στα πρώιμα στάδια του καρκίνου (όταν ακόμη δεν έχει επεκταθεί δηλαδή).
Σε περίπτωση που ο καρκίνος έχει εξαπλωθεί πέρα από τους όρχεις, μπορεί να χρειαστεί ακτινοθεραπεία ή χημειοθεραπεία εκτός από τη ριζική ορχεκτομή. Όταν αφαιρείται ένας όρχεις και εφόσον ο άλλος όρχις είναι φυσιολογικός δεν θα πρέπει να υπάρχει ανησυχία για τη γονιμότητα αλλά και για τη σεξουαλική ζωή.
Σε περίπτωση όμως που ο ασθενής υποβληθεί σε χημειοθεραπεία ή ακτινοβολία η γονιμότητα διαταράσσεται. Στους περισσότερους όμως, η γονιμότητα επιστρέφει στα φυσιολογικά επίπεδα μετά τα δύο χρόνια από την χημειοθεραπεία-ακτινοβολία.
Η παρακολούθηση επιβάλλεται για τουλάχιστον 5 χρόνια μετά από μία επιτυχημένη θεραπεία. Γίνεται για να διαπιστωθεί πρώιμα τυχόν υποτροπή και επανεμφάνιση του καρκίνου ώστε εγκαίρως να αντιμετωπιστεί.Η παρακολούθηση περιλαμβάνει:
- Εξέταση καρκινικών δεικτών.
- Ακτινογραφία θώρακος.
- Αξονική τομογραφία κοιλίας.
Το πόσο συχνά, εξαρτάται από τον ιστολογικό τύπο του καρκίνου (βιοψία) και από το αρχικό στάδιο της νόσου. Σίγουρα όμως τα δύο πρώτα χρόνια η παρακολούθηση είναι πιο συχνή (ανά τρίμηνο – εξάμηνο) και στην συνέχεια, συνήθως, ανά έτος.
